Choroba Duhringa — co to, objawy, przyczyny, leczenie
Z artykułu dowiesz się:
- Czym jest choroba Duhringa i co ją wywołuje?
- Jak wygląda opryszczkowate zapalenie skóry i jakie czynniki nasilają zmiany skórne?
- Różnicowanie i diagnostyka choroby Duhringa
- Leczenie choroby Duhringa — Dapson i dieta bezglutenowa
Sprawdź też:
Data publikacji: 2023-03-24
Data aktualizacji: 2025-07-24
Choroba Duhringa — co to?
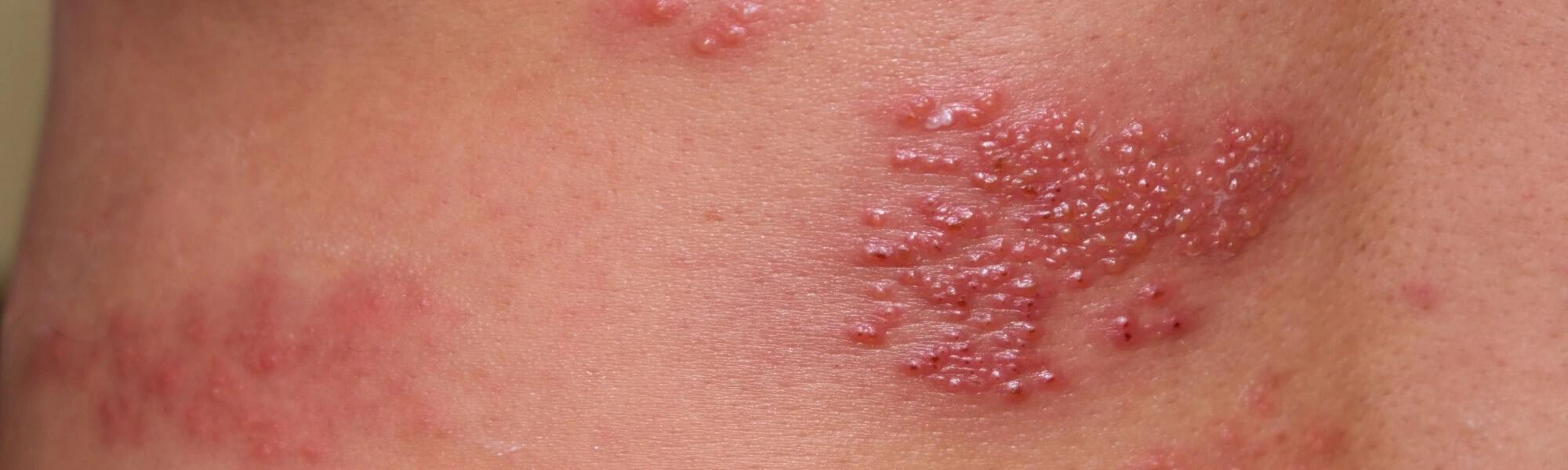
Choroba Duhringa (DH, opryszczkowe zapalenie skóry) to choroba dermatologiczna, o podłożu autoimmunologicznym, która objawia się charakterystyczną, polimorficzną osutką świądową. Zmiany skórne są odpowiedzią organizmu na kontakt z nietolerowanym białkiem glutenu (Alergia na gluten — jak ją zdiagnozować i leczyć?). Na skórze osoby z chorobą Duhringa, zwłaszcza na powierzchni przedramion, kolan i łokci, powstają symetryczne, bardzo swędzące, zgrupowane w drobne pęcherze i grudki zmiany.
Zajęcie obszaru kończyn wyprostnych dotyczy ok. 90% wszystkich przypadków, ale zmiany mogą również rozszerzać się na obszar pośladków, okolicę lędźwiowo-krzyżową, łopatki, skórę głowy i skórę karku.
Choroba Duhringa — przyczyny
Choroba Duhringa wiąże się nierozerwalnie z enteropatią glutenozależną, która występuje u wszystkich chorych. Nadwrażliwość na gluten ma jednak najczęściej postać utajoną, ujawniając się dopiero po nadmiernym obciążeniu glutenem.
Choroba Duhringa ma związek z antygenami zgodności tkankowej II HLA-DQ2 i HLA-DR3.
Opryszczkowate zapalenie skóry — jak wygląda i co je nasila?
Charakterystyczna dla Choroby Duhringa jest tzw. osutka polimorficzna, która najczęściej ma postać pęcherzyków umiejscowionych na rumieniowym podłożu, którym towarzyszą również bąble pokrzywkowe i grudki. Osutka polimorficzna ustępuje, nie pozostawiając zazwyczaj na skórze chorego blizn, jednak może pozostawić po sobie pozapalne przebarwienia i odbarwienia.
Charakterystycznym i niezwykle dokuczliwym objawem jest również towarzyszący osutce świąd skóry. Osoby borykające się z Chorobą Duhringa często zgłaszają również, że nim pojawią się na skórze zmiany, odczuwają poprzedzające je odczucia kłucia, palenia czy parzenia skóry.
DH to przewlekła choroba przebiegająca z okresami remisji i zaostrzeń, a nasilenie zmian jest zmienne dla poszczególnych chorych.
Co może nasilać opryszczkowate zapalenie skóry?
- Część kobiet dostrzega nasilenie zmian w okresie poprzedzającym miesiączkę, z poprawą po wystąpieniu krwawienia miesiączkowego;
- jod może nasilać zmiany skórne — wprawdzie mechanizm ten nie został do końca poznany, jednak zaobserwowano związek przebywania w nadmorskich obszarach, spożywania pokarmów bogatych w jod czy picie wód mineralnych bogatojodowych z nasileniem zapalenia skóry;
- inne choroby autoimmunizacyjne, takie jak m.in. bielactwo, toczeń rumieniowaty, cukrzyca typu I, hashimoto;
- stosowane leki — niesteroidowe leki przeciwzapalne, tabletki antykoncepcyjne, winkrystyna, lit, amitryptylina, cyklofosfamid czy interferon alfa.
Różnicowanie choroby Duhringa — jakie choroby przypomina?
- Pęcherzyca opryszczkowata (zwykła i liściasta) i dermatozy opryszczkowe;
- wyprysk rozsiany;
- atopowe zapalenie skóry;
- świąd starczy, neurogenny, psychogenny jak i świąd w przebiegu chorób metabolicznych;
- dermatozy pasożytnicze (np. świerzb).
Choroba Duhringa — diagnostyka
- DIF, bezpośrednie badanie immunofluorescencyjne — jest to badanie z wyboru w podejrzeniu choroby Duhringa, polega na pobraniu wycinka zdrowej skóry znajdującej się w pobliżu zmiany chorobowej (nie dalej niż 1 cm od zmiany) i sprawdzeniu, czy występują w nim charakterystyczne dla DH złogi przeciwciał IgA;
- test na przeciwciała przeciwko endomysium w surowicy — badanie pozwala ocenić przestrzeganie bezglutenowej diety, stężenie przeciwciał odzwierciedla zaburzenia jelitowe;
- przeciwciała IgA przeciwko transglutaminazom i przeciwciała przeciwko gliadynie (dodatni wynik u ponad 60% chorych z DH);
- badanie histopatologiczne, podobnie jak powyższe testy na przeciwciała, nie stanowi podstawy do postawienia rozpoznania Choroby Duhringa, stanowi jednak uzupełnienie diagnozy i obraz może zwiększać jej trafność w przypadku wątpliwości diagnostycznych.
Choroba Duhringa — leczenie
Jako że Choroba Duhringa, to jednostka chorobowa współwystępująca z licznymi schorzeniami towarzyszącymi, w procesie terapeutycznym powinien brać udział gastroenterolog, dermatolog, dietetyk oraz specjaliści z dziedzin adekwatnych do wykrytych u pacjenta chorób współwystępujących.
- Lek na chorobę Duhringa — Dapson
Mimo dużej skuteczności terapia dapsonem jest obarczona ryzykiem wystąpienia skutków ubocznych — oprócz podstawowych jak bóle głowy, osłabienie, nudności czy wymioty, istotnym działaniem niepożądanym jest możliwość wywołania methemoglobinemii.
Methemoglobinemia to choroba krwi, w której utleniona hemoglobina przybiera postać methemoglobiny niezdolnej do transportowania tlenu, w efekcie czego w organizmie dochodzi do niedotlenienia i uszkodzenia tkanek.
Lekka methemoglobinemia może nie dawać żadnych objawów, wraz ze wzrostem stężenia methemoglobiny narastają objawy typowe dla niedotlenienia — od bólów i zawrotów głowy, omdlenia czy pobudzenie psychoruchowe, przez zaburzenia świadomości i objawy niedokrwienia mięśnia sercowego, aż po niewydolność wielonarządową i zgon.
Dlatego podczas terapii dapsonem obowiązkowe jest monitorowanie poziomu methemoglobiny, która fizjologicznie występuje w organizmie w niewielkim stężeniu (nieprzekraczającym 1%). Test na methemoglobinę należy wykonać po tygodniu stosowania dapsonu, następnie po 3 miesiącach terapii, aż po 2 kontrole w roku.
Oprócz możliwych działań niepożądanych należy zwrócić uwagę na potencjalne interakcje ze stosowanymi lekami — np. rifampicyną, klofazyminą czy trimetoprymem.
- Dieta bezglutenowa w chorobie duhringa
Nieocenione w budowaniu nowych nawyków żywieniowych uwzględniających eliminację glutenu może być wsparcie dietetyka klinicznego.
Efekty diety bezglutenowej przynoszą szybkie efekty u małych dzieci, u których szybko dochodzi do poprawy klinicznej. U dorosłych na efekty należy poczekać od 3. czasem nawet do 8-9 miesięcy.
Bibliografia:
- Żebrowska A. i in. (2016). Diagnostyka i postępowanie terapeutyczne w opryszczkowatym zapaleniu skóry (chorobie Duhringa) - konsensus Polskiego Towarzystwa Dermatologicznego. Przegląd Dermatologiczny. Vol. 2, Nr 103, s. 95-101.
- Bubis E., Przetaczek-Różnowska I (2017). Gluten i choroby wynikające z jego nietolerancji. Vol. 65, Nr 2, s. 293-302.
- Stawczyk-Macieja M., Szczerkowska-Dobosz A., Jaśkiewicz-Nyckowska D. (2016). Opryszczkowate zapalenie skóry błędnie rozpoznane i leczone hako grzybica skóry gładkiej. Przegl Dermatol. Vol. 103, s. 56-59.
To badanie będzie pomocne:
Nietolerancje pokarmowe (gluten, laktoza, fruktoza) - realizacja wysyłkowa


Cena online:
524.00 zł
Technologia badania:PCR
Czas oczekiwania na wynik:do 22 dni roboczych od otrzymania próbki przez laboratorium
Ważność kodu:
12 miesięcy, do wykorzystania w całej Polsce
12 miesięcy, do wykorzystania w całej Polsce
Dostępne testy
To badanie będzie pomocne:
Nietolerancje pokarmowe (gluten, laktoza) - realizacja wysyłkowa


Cena online:
553.00 zł
Technologia badania:PCR
Czas oczekiwania na wynik:do 10 dni roboczych od otrzymania próbki przez laboratorium
Ważność kodu:
12 miesięcy, do wykorzystania w całej Polsce
12 miesięcy, do wykorzystania w całej Polsce



